🔒 אצבע הדק (Trigger Finger): הפתרון המדויק לקליק הכואב ולנעילת האצבע
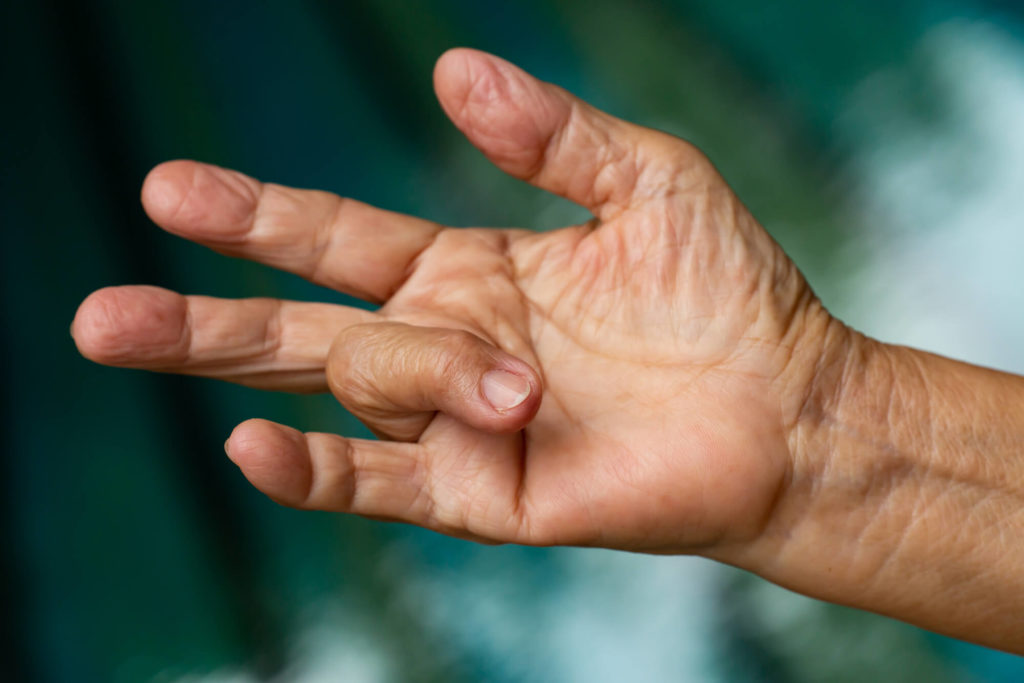
אצבע הדק (Trigger Finger) היא אחת הבעיות השכיחות ביותר בכירורגיה של היד, והיא גורמת לכאב משמעותי, קליקים והגבלה בתנועה. התסמונת נפוצה פי שתיים עד שלוש בנשים, בעיקר בעשור החמישי והשישי לחיים, כשהאצבע הרביעית והאגודל נפגעים יותר.
הבעיה נגרמת עקב התחככות של הגיד המכופף במעטפת שלו (הנקראת גלגלת A1) בבסיס האצבע. התחככות זו יוצרת דלקת, המביאה להתעבות של המעטפת והגיד, ולבסוף לקושי הולך ומחמיר במעבר הגיד. בשלב מסוים, המעבר מכיפוף ליישור מתבצע בקושי ובצורה פתאומית עם קליק כאוב, בדומה ללחיצה על הדק.
הסימפטומים והסיכונים – מתי נדרש טיפול?
מה מרגישים?
- קליק כאוב: התלונה העיקרית היא של קליק פתאומי וכואב בזמן המעבר מכיפוף ליישור. הקליק חמור יותר בעיקר בשעות הבוקר.
- נעילה: ככל שהמצב מחמיר, הגיד המעובה אינו מצליח לעבור במעטפת, והאצבע ננעלת ביישור או בכיפוף. במצבים מתקדמים היא נשארת נעולה ללא תזוזה.
- גבשושית: ניתן למשש גבשושית מכאיבה בכף היד מעל מהלך הגידים – זו ההתעבות של הגיד ומעטפת הגיד.
גורמי הסיכון
התסמונת במבוגרים היא לרוב תוצאה של ניוון הגיד והמעטפת המופיע עם הגיל. ניוון זה יכול להיות משולב בגורמים נוספים כגון בעיות מטבוליות (כמו סוכרת, תת פעילות של בלוטת התריס וכו') או/ו שילוב של פעילות מאומצת חוזרת של אחיזה בחוזקה.
אבחון וטיפולים לא ניתוחיים
האבחנה של אצבע הדק נעשית כמעט תמיד על ידי שמיעת תלונות המטופל ובדיקתו הגופנית בלבד. שאין סיפור חבלתי, לרוב אין צורך בבדיקות עזר נוספות.
טיפול שמרני:
- תרופות וסדים: תרופות אנטי דלקתיות וסדים עשויים להועיל. במקרים מסוימים התופעה אף חולפת מעצמה, אם כי חזרה הינה שכיחה.
- הזרקות קורטיזון: הזרקה של קורטיזון (סטרואיד אנטי דלקתי) פותרת את הבעיה בכ-50% מהמקרים. עם זאת, זריקה שנייה לרוב פחות אפקטיבית, ולא מומלץ לבצע יותר מזריקה או שתיים בשל חשש לניוון מזערי של הרקמה החיבורית וחשש לקרע גיד. ד"ר קורן מזריק את הזריקה בטכניקה שמפחיתה משמעותית את הכאבים המלווים להזרקה זו.
הסיכוי להזדקקות להתערבות ניתוחית גדל ככל שתקופת ההמתנה לטיפול ארוכה יותר.
הניתוח
כאשר הטיפול השמרני אינו מסייע, או כאשר ישנה הגבלה משמעותית בפעילות יומיומית, ניתוח הוא הטיפול היעיל ביותר. הניתוח הינו אמבולטורי (ללא אשפוז ללילה) ונמשך מספר דקות.
טכניקת WALANT – בטיחות ונוחות מרביות
ד"ר קורן מבצע את הניתוח בשיטת הרדמה מקומית מתקדמת: WALANT (Wide-awake Local Anesthesia No Tourniquet).
- ללא חסם עורקים: הניתוח מתבצע ללא שימוש בחסם עורקים כואב, שדורש טשטוש ומעורבות מרדים. בשיטת WALANT מוזרק אדרנלין המכווץ את כלי הדם, ובכך מושג שדה ניתוחי ברור ומדויק יותר.
- בטיחות: טכניקה זו מייתרת את הצורך בהרדמה כללית, בדיקות מקדימות והשגחה מורכבת לאחר הניתוח, והיא קלה ומהירה יותר.
מהלך הניתוח
במהלך הניתוח, מבוצע חתך קטן בעור באורך של כ-1.5 ס"מ. המנתח מגלה את גלגלת A1 וחותך אותה לאורך. חיתוך הגלגלת משחרר את הגיד כך שהוא יכול לנוע בחופשיות, ובכך נעלמים הכאב והקליקים. גלגלת A1 אינה חיונית לפעולת האצבע ואין סיבוכים או מגבלות לאחר מכן בשל חיתוכה.
ד"ר קורן תופר את העור באמצעות תפרי לופ שאינם נספגים, המוסרים בקלות לאחר 10 ימים במרפאה.
החלמה מהירה: הפעלה אקטיבית למניעת נוקשות
- כאב: לאחר הניתוח לרוב כמעט שאין כאבים, והם נמשכים יום-יומיים בלבד.
- הפעלה אקטיבית: מיום לאחר הניתוח, יש לבצע תרגילי הפעלה יזומים של כיפוף ויישור של כל האצבעות למניעת התפתחות מגבלה תנועתית.
- חשיבות ההפעלה: הפעלה זו חשובה ביותר מכיוון שבלעדיה הגיד המכופף עלול להידבק לפצע המחלים. הפעלה זו מאפשרת טווח תנועה מלא ומייתרת לרוב את הצורך בפיזיותרפיה/ריפוי בעיסוק.
- חזרה לשגרה: ניתן להשתמש ביד בעבודות קלות כבר למחרת הניתוח. פעילות מאומצת או פעילות גופנית אינן מומלצות למשך כשבועיים. חזרה לפעילות רגילה צפויה בדרך כלל כשבועיים לאחר הניתוח.
אם אתם חווים קליק כואב או נעילה של האצבע, אל תחכו שהמצב יחמיר.
👈 צרו קשר עם מרפאת ד"ר קורן לקביעת פגישת ייעוץ והערכה מקצועית